1. INTRODUCCIÓN
El tabaquismo es considerado por la OMS como una enfermedad adictiva crónica con carácter pandémico (1) y, por tanto, susceptible de prevención y tratamiento, siendo la primera causa de muerte evitable en los países desarrollados (2). Aparece en la clasificación internacional de enfermedades, en el apartado F-17 (1).
El tabaquismo requiere de un abordaje multifactorial: científico, político y social y, desde luego, pluriprofesional.
En el estado español, la evolución de la prevalencia de consumo diario de tabaco en la población de 15-64 años, según el último informe EDADES del Ministerio de Sanidad, muestra unos datos relativamente esperanzadores, ya que, en relación a 2017, cuando se observó un ascenso en el consumo, se presenta una estabilización en varones jóvenes, y una disminución en los demás grupos de edad, en ambos sexos (3). Sin duda la concienciación de la población, el trabajo de los profesionales y las medidas legales, han ido ofreciendo sus frutos.
Es de justicia citar el inmenso trabajo que realizan entidades como la Sociedad Española de Especialistas en Tabaquismo (SEDET), organización sin ánimo de lucro, lugar de encuentro de la mayoría de profesionales españoles dedicados a la lucha contra el tabaquismo, así como los grupos de trabajo de las sociedades científicas de las profesiones sanitarias y organizaciones sociales de todo tipo, nacionales e internacionales, como nofumadores.org, Truth Iniciative, o la European Network for Smoking Prevention (ENSP), por citar algunas de ellas.
El Comité Nacional para la Prevención del Tabaquismo (CNPT), en el que están representadas la mayoría de las sociedades científicas de las profesiones sanitarias, así como profesionales y otras organizaciones implicadas, actualizó su plan de actuación a la luz de la estrategia que la OMS puso en marcha en el año 2008 para facilitar la implementación del Convenio Marco para la
Prevención del Tabaquismo, y que recopila las acciones en seis líneas de actuación, con el acrónimo MPOWER:
- Monitor: vigilar el consumo de tabaco.
- Protect: proteger a la población del humo del tabaco.
- Offer: ofrecer ayuda para dejar de fumar.
- Warn: advertir de los peligros del tabaco.
- Enforce: hacer cumplir las prohibiciones sobre publicidad, promoción y patrocinio.
- Raise: aumentar los impuestos del tabaco (4).
El borrador ministerial del plan integral de prevención y control del tabaquismo 2021-2025, que pretende complementar la actual ley 42/2010, introduce algunas de las modificaciones demandadas por sociedades científicas, organizaciones ciudadanas, y profesionales, como las de prohibir fumar en terrazas y en coches particulares, incrementar el precio del tabaco y los impuestos a los cigarrillos electrónicos, productos de tabaco calentado y cachimbas, o el empaquetado neutro, y pone como meta obtener el objetivo de la OMS de reducción relativa de un 30% del consumo de tabaco para 2025, en relación con los datos de 2010.
Eran medidas demandadas desde hace tiempo por las sociedades científicas, y últimamente se postula la de prohibir la venta de tabaco a los nacidos desde un año concreto. En diciembre de 2021, Nueva Zelanda lo implantó para los nacidos después de 2007. En este año 2022, Dinamarca valora la iniciativa de prohibirla a los nacidos desde 2010. Aunque genere cierta controversia, puede ser otra medida efectiva para el gran objetivo final de un mundo sin tabaco.
2. OBESIDAD Y TABAQUISMO
La OMS reconoce la obesidad también como una pandemia. Se puede considerar que tiene características similares al tabaquismo, siendo una enfermedad crónica y de componente también adictivo: la adicción a una mayor ingesta calórica. Pero existen más conexiones entre ambas patologías:
-Es bien conocido el riesgo de aumentar de peso temporalmente al dejar de fumar, por perder el efecto anorexígeno del tabaco, por lo que a menudo es conveniente intervenir también en el control del peso.
En un estudio sobre casi 500.000 adultos, los exfumadores tuvieron mayores posibilidades de ser obesos que los fumadores actuales y quienes nunca han fumado, manteniendo ese mayor riesgo frente a los primeros pasados 30 años, y se constató que el riesgo de obesidad era, en general, mayor, entre los grandes fumadores (5).
-Menos conocido es el efecto inverso, la obesidad como predisponente al tabaquismo. De un estudio genético sobre el índice de masa corporal, el porcentaje de grasa corporal y la medida de la cintura, en un biobanco de 450.000 personas, resulta la obesidad vinculada a un mayor riesgo de ser fumador y a un mayor número de cigarrillos consumidos al día, tanto en hombres como en mujeres. Por otra parte, dicho estudio confirma también que quienes fuman con mayor intensidad tienden a tener sobrepeso (6).
3. TABAQUISMO Y GENÉTICA
Se ha descrito el daño que el tabaquismo puede producir en la dotación genética del fumador, por metilación del genoma, que se mantiene hasta 30 años después de dejar de fumar (7).
Por otra parte, se ha estudiado la diferente predisposición genética de determinados individuos para fumar y para desarrollar o no EPOC o cáncer de pulmón (8).
Un reciente metaanálisis con más de 600.000 individuos identifica 40 nuevos loci genéticos asociados al comportamiento de fumar. Como indican los autores, fumar es un importante factor de riesgo heredable y modificable para muchas enfermedades, y estos nuevos loci facilitarán la comprensión de la etiología genética del tabaquismo, pudiendo conducir a la identificación de posibles objetivos farmacológicos para su prevención o abandono (9).
En los adolescentes, el uso crónico de nicotina induce cambios epigenéticos que aumentan el riesgo para desarrollar adicción a otras sustancias. Al mismo tiempo, parece que la genética también influye en que algunos adolescentes tengan un riesgo más alto que otros para desarrollar la dependencia, con diferencias individuales notables (10).
Puede haber razones biológicas para una mayor vulnerabilidad de los adolescentes frente a la adicción al tabaco, y mayor susceptibilidad a los efectos de refuerzo de la nicotina, extremos que se han comprobado con modelos animales, pudiendo sugerir la existencia de genes específicos que puedan aumentar el riesgo de adicción en personas que comienzan a fumar durante la adolescencia, como se ha comentado anteriormente (11).
Además, un muy reciente estudio sobre la asociación de condiciones de salud tratables durante la adolescencia, con el envejecimiento acelerado a mediana edad, concluye que, tras la obesidad, fumar diariamente desde edad temprana es el factor que más contribuye a este envejecimiento, por diversos factores como el estrés oxidativo, estado inflamatorio, afectación genética, e incluso cambios en el comportamiento social (12).
4. TABACO Y ADOLESCENTES
Los adolescentes constituyen el objetivo principal de la industria tabacalera en los últimos años, con acciones directas, indirectas, y fomentando la utilización de las nuevas formas de fumar, muy atractivas para este público, y acompañadas de una impresionante campaña mediática, a todos los niveles.
La edad de inicio al tabaquismo en nuestro país ronda los 14 años, y se ha demostrado que por cada año de precocidad en el inicio del consumo de tabaco el riesgo de mortalidad por cualquier causa se incrementa un 4%.
El riesgo es mucho mayor si se inicia antes de los 12 años, cuando la sensibilidad del sistema cardiovascular a los tóxicos del tabaco es mucho mayor (13).
Factores como el entorno del adolescente y la cohesión familiar también han sido valorados, concluyendo algo tan aparentemente sencillo como que la mayor frecuencia de su participación en las comidas familiares implicaba menor consumo de drogas, incluido el tabaco, y mayor rendimiento académico y autoestima (14).
La intervención en adolescentes es especialmente compleja, ya que en este grupo de edad no se tiene percepción de riesgo y reciben múltiples impactos de publicidad subliminal e incluso directa a través de los medios que más utilizan, por lo que hay que hacer especial hincapié en desmontar falsos mitos, la propaganda de los nuevos productos, e incidir sobre aspectos frente a los que son especialmente sensibles, como la libertad, la solidaridad y conciencia ecológica, el atractivo personal y la madurez (15).
5. HUMO DE SEGUNDA, TERCERA Y CUARTA MANO
El humo ambiental del tabaco, conocido como humo de segunda mano, es la combinación de la exhalación de humo por el fumador tras inhalar tabaco y la corriente lateral, producida por el cigarrillo en combustión, y es el responsable del tabaquismo pasivo, del que se conocen bien los efectos negativos en la población (16).
El humo de tercera mano (Third-Hand Smoke o THS) se refiere a las sustancias tóxicas suspendidas en el humo del tabaco y que se adhieren, posteriormente, a varias superficies, pudiendo permanecer en estas hasta 6 meses tras dejar de fumar, y pudiendo reaccionar con oxidantes ambientales, aumentando su toxicidad al producirse nitrosaminas (17). Se ha comprobado, en modelos animales, la disminución de la ganancia de peso en ratones neonatos durante tres semanas de exposición al THS, y alteraciones producidas en el recuento de células sanguíneas, algunas relacionados con la respuesta inmunitaria, inflamatoria y reacciones alérgicas, y también en individuos adultos, que fueron reversibles semanas después de eliminar la exposición (18).
El de cuarta mano se refiere a la contaminación producida por las colillas desechadas por los fumadores. De 6 trillones de cigarrillos consumidos en el mundo durante un año, se considera que 4 trillones y medio de colillas van a parar al medio natural, pudiendo tardar más de 10 años en descomponerse, siendo el primer contaminante ambiental, muy por encima de los plásticos (19).
6. NO HAY NIVEL SEGURO DE FUMAR
El número de fumadores que fuman pocos cigarrillos al día o de forma intermitente va incrementando cada año, y en muchos casos se definen ellos mismos como no fumadores, con una baja percepción de riesgo (20). Sin embargo, numerosos estudios confirman que no hay nivel seguro:
-Fumar de 1 a 4 cigarrillos por día se asocia con un riesgo significativamente mayor, frente a no fumadores, de morir por cardiopatía isquémica y otros eventos cardiovascula res, y el riesgo de muerte por cáncer de pulmón se triplica en hombres y quintuplica en las mujeres (21).
-El riesgo de muerte temprana es un 64% mayor y 9 veces mayor el riesgo de cáncer de pulmón, entre quien había fumado un solo cigarrillo en su vida, frente a los no fu madores, y el riesgo es menor cuanto más temprana es la edad en que se abandona el tabaco (22).
-Fumar un solo cigarrillo al día ya comporta la mitad del riesgo de enfermedad o accidente cardiovascular que fumar veinte (23).
-Un fumador de menos de cinco cigarrillos al día puede perder la misma función pulmonar, en un año, que un fumador de más de treinta al día, durante 9 meses (24).
7. SERVICIO DE TABAQUISMO EN FARMACIA COMUNITARIA
7.1. Idoneidad
El farmacéutico comunitario es un profesional sanitario idóneo para desarrollar un servicio profesional de tabaquismo. Principalmente, por su formación de base y por su accesibilidad.
La formación químico-biológica y sanitaria, con asignaturas como Toxicología, Farmacología, Fisiopatología, Salud Pública o Bioquímica, proporcionan al estudiante de Farmacia una formación de base que le será muy útil para desarrollar conocimientos en tabaquismo.
La demostrada accesibilidad del farmacéutico comunitario favorece, por otra parte, la interacción con los pacientes tanto para aplicar políticas de prevención como para captar a los fumadores y desarrollar un servicio de tabaquismo eficaz.
Según un estudio realizado por la SEFAC (Sociedad Española de Farmacia Clínica, Familiar y Comunitaria) en más de 1600 pacientes en toda España durante la semana sin humo de 2019, una de cada cuatro personas que quiere dejar de fumar recurre al farmacéutico comunitario en su primer intento. El 40% en su segundo, y el 46% en su tercer intento (25).
7.2. Formación especializada en tabaquismo
No existe, en este momento, una especialidad en tabaquismo en la formación de ninguno de los profesionales sanitarios que trabajan en este ámbito, esencialmente médicos, farmacéuticos, enfermeros o psicólogos.
La formación debe llevarse a cabo mediante cursos especializados, másteres en tabaquismo o programas de capacitación de las sociedades científicas.
El PIUFETT (Programa Interuniversitario de Formación en Tabaquismo) ofrece un máster en tabaquismo de gran prestigio, dirigido por el Dr. Javier Ayesta, desde hace más de 20 años, en el que se han formado la mayoría de especialistas en tabaquismo de nuestro país. La formación es on-line, con posibilidad de rotaciones prácticas, y proporciona 60 créditos ECTS.
La SEFAC ofrece el programa de capacitación on-line CESAR, renovado recientemente, de 9 meses de duración, avalado por las sociedades médicas SEMERGEN, semFYC, SEMG y SEPAR, y que consta de tres fases: teórica, práctica y clínica, proporcionando una formación integral en tabaquismo a los farmacéuticos comunitarios, estando dotado con 9,7 créditos de formación continuada.
Los Colegios profesionales proporcionan, también, cursos de formación en tabaquismo y protocolos para llevar a cabo este servicio de una forma unificada y según la evidencia científica actual.
7.3. Colaboración con la administración
Se han llevado a cabo, en diferentes CCAA, iniciativas de colaboración de los farmacéuticos comunitarios con la Administración en el marco del ofrecimiento de opciones para dejar de fumar. En Baleares, cuando un ciudadano busca ayuda para dejar de fumar, se encuentra, en la página “Tabaquismo de las Illes Balears”, de la DGSPP del GOIB, la oferta de dos alternativas, los centros de salud, y las “farmacias asociadas al programa”. En este momento aparecen 32 farmacias, y son las que disponen de un farmacéutico con un máster en tabaquismo, capacitado por la SEFAC, o adherido al protocolo del COFIB (26).
7.4. Estructura física de la farmacia
Para desarrollar este servicio es imprescindible disponer de una estructura física adecuada. La zona de atención personalizada (ZAP) (27), exigida por la legislación de la práctica totalidad de las CCAA, permite un espacio con cierta confidencialidad para atender las consultas de los pacientes, y en ella se podrá realizar el primer contacto con el paciente fumador, explicando el servicio, o realizar una intervención breve. Para la intervención avanzada se requerirá un espacio con la máxima confidencialidad, como puede ser un despacho interior, biblioteca, o zona habilitada a tal efecto.
7.5. Sistemática
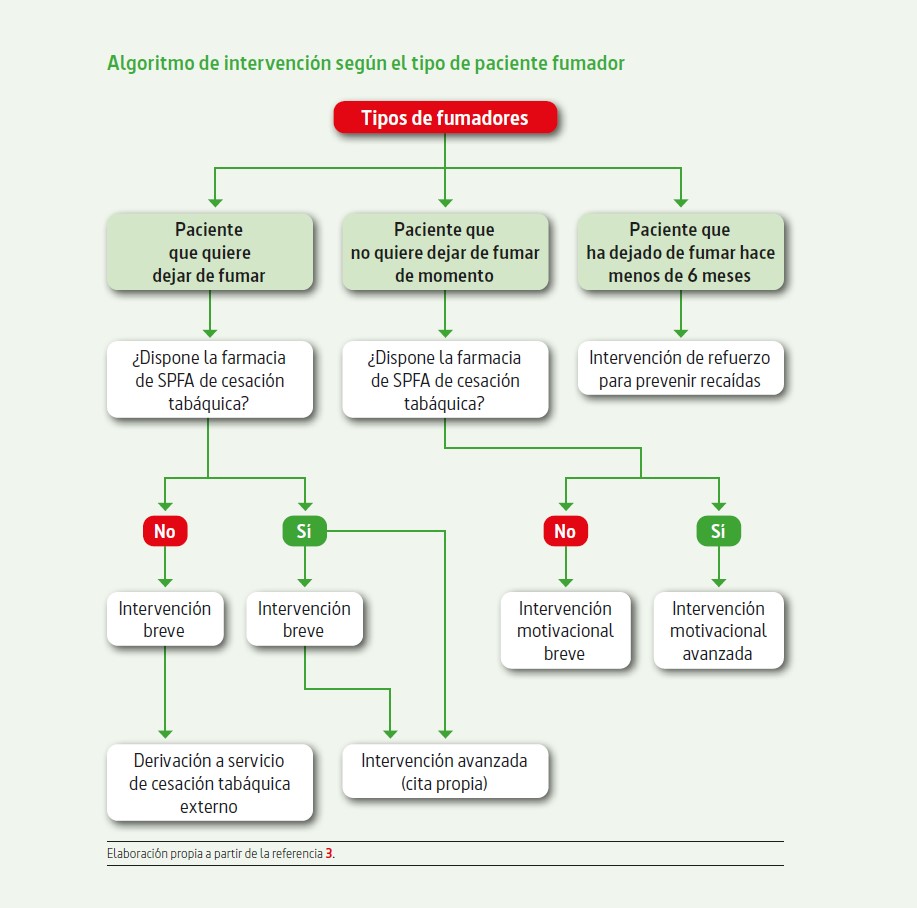
Al abordar un paciente fumador en farmacia comunitaria, se presentan diferentes opciones según si el paciente desea o no dejar de fumar en este momento, o lo ha dejado hace poco, y si la farmacia dispone o no de un servicio de tabaquismo (28) (Fig. 1).
Figura 1. Algoritmo de abordaje del fumador en farmacia comunitaria (28)
La intervención breve debería realizarla cualquier profesional sanitario.
En cuanto a la intervención avanzada, se pueden destacar algunos aspectos básicos: La entrevista inicial es fundamental, y el farmacéutico deberá manejar la empatía como herramienta básica.
Cuanto más datos se recojan del paciente, su entorno, su historial como fumador y su nivel de dependencia física, psicológica, social, conductual y gestual, mejor se confeccionará su patrón como fumador, y se podrá seleccionar el tratamiento más adecuado.
Si se trata de un fármaco de prescripción médica, se realizará una carta de derivación a su médico, con el que se contactará para continuar con el proceso de seguimiento del paciente.
En esta misma entrevista inicial se deberá llevar a cabo la parte cognitivo-conductual del tratamiento, y se pactará con el paciente el día D (cuando dejará de fumar definitivamente) y finalmente, se concertará visita para el primer seguimiento, ofreciendo mientras tanto contacto telefónico o vía whatsapp o por correo electrónico.
Lo importante es que el paciente se sienta acompañado durante todo el proceso.
7.6. Interacciones tabaco-fármacos
Hay dos tipos de interacciones tabaco-fármacos: las farmacocinéticas, debido al potente efecto inductor enzimático de varios componentes del humo del tabaco sobre algunos isoenzimas del citocromo P450, y las farmacodinámicas, principalmente debidas a la nicotina.
Pueden tener significación clínica notable en algunos casos, dependiendo del propio fármaco, su posología, la genética del individuo o incluso sus circunstancias personales. Las más significativas corresponden a fármacos utilizados en patologías psiquiátricas, pero pueden producirse con fármacos muy diversos.
Los terapeutas en tabaquismo deben considerar esta circunstancia para valorar, en cada caso, la necesidad de ponerse en contacto con el médico prescriptor, cuando se sospeche la necesidad de un ajuste de dosis en el momento que el paciente deja de fumar, cuando recae tras un periodo de abstinencia, o al producirse un ingreso hospitalario (29).
8. TRATAMIENTO DEL TABAQUISMO
El tratamiento del tabaquismo debe ser, idealmente, una combinación del tratamiento psicológico (el ya mencionado como cognitivo-conductual) con el tratamiento farmacológico (30).
Los tratamientos farmacológicos de elección, según la evidencia científica actual, son la TSN (Terapia Sustitutiva con Nicotina) combinada (parches + forma oral) y la vareniclina. Se consideran de 2ª línea bupropion y la TSN como monofármacos, es decir, o parches o formas orales.
En el metaanálisis de Fiore de 2008 (31), aparecen vareniclina 2mg/día y la TSN combinada como los tratamientos con mayor tasa de abstinencia estimada.
El algoritmo actualizado de Hugues en 2013 ya consideraba como tratamientos de primera línea la vareniclina y la TSN combinada, y como de 2ª línea bupropion y la TSN como monofármaco (32).
Una revisión Cochrane de 2019, a partir de 63 estudios con más de 41.000 participantes concluye que la TSN combinada es tan efectiva como vareniclina y entre un 15% y un 36% más efectiva que las formas únicas de TSN (33).
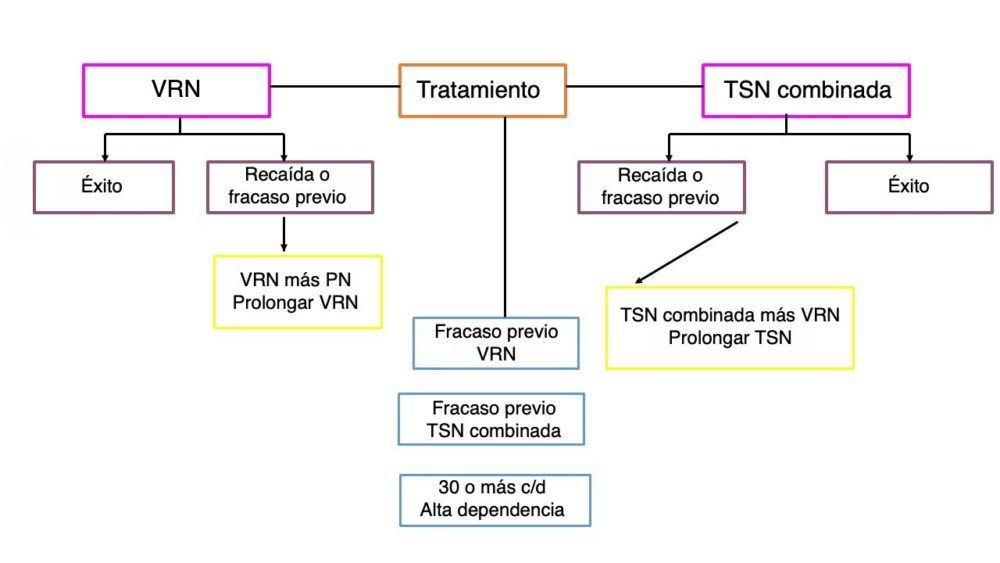
En la última edición del Tratado de Tabaquismo de Jiménez y Fagerström, de 2021, aparece un nuevo algoritmo para el tratamiento farmacológico del tabaquismo, en el que las dos opciones a considerar son la vareniclina y la TSN combinada (34) (Fig. 2).
Figura 2. Algoritmo tratamiento farmacológico del tabaquismo (34)
Se describen, a continuación, las dos opciones de elección, para continuar con la citisina, como el nuevo principio activo a considerar.
8.1. TSN
La Terapia Sustitutiva con Nicotina, conocida como TSN, comprende un grupo de medicamentos no sujetos a prescripción médica, consideración que presentan por disponer de un perfil de seguridad acreditado, incluso en cardiopatía estable (35).
Son fármacos no financiados, de momento, por el SNS, con la excepción de la Comunidad Foral de Navarra y las Islas Canarias (28).
La revisión Cochrane de 2018, de TSN ante placebo o no tratamiento, que incluye 136 ensayos clínicos con 64.640 participantes, con una calidad de evidencia alta, concluye que todas las formas autorizadas de TSN pueden ayudar a las personas que intentan dejar de fumar aumentando sus posibilidades de éxito en un 50-60%, independientemente del entorno, y que es poco probable que investigaciones posteriores modifiquen dicha conclusión (36).
Para su abordaje práctico, incluyendo los aspectos más novedosos y actualizados, se ha elaborado, desde SEFAC, una monografía específica (28).
Por otra parte, al no precisar de receta médica, se facilita mucho su recomendación por parte de los farmacéuticos comunitarios.
El amplio abanico de opciones, con formas de liberación lenta en forma de parches transdérmicos de 16 y 24h, de diferentes concentraciones, y las formas orales de absorción rápida, comprimidos y chicles de diferentes concentraciones también, y el espray bucal y, sobre todo, la ideal utilización de la combinación de ambas formas, como ya se ha comentado, junto con la seguridad y efectividad ampliamente contrastadas, certificada por multitud de estudios, junto con la utilización en millones de pacientes desde hace más de 50 años, acreditan la TSN como una herramienta extraordinariamente útil en el tratamiento farmacológico del tabaquismo.
En el momento de dispensar o recomendar un medicamento de la TSN, es muy conveniente instruir al paciente, de forma oral o, mejor, escrita, sobre su correcta utilización, para obtener el mejor resultado y minimizar posibles efectos secundarios.
8.1.1.Mecanismo de acción
La primera duda que se presenta al paciente, y muchas veces al propio terapeuta no avezado, es cómo va a poder ser útil la nicotina para abandonar la dependencia, precisamente, a la propia nicotina.
Las drogas inhaladas o inyectadas producen una rápida adicción, que es, en general, proporcional a la velocidad de entrada en el organismo. Cuando se da una calada a un cigarrillo, en sólo 7-10” la nicotina produce unos picos de nicotinemia superiores a 30-35 ng/ml, alcanza el SNC y estimula los receptores neuronales del sistema dopaminérgico mesolímbico.
Por tanto, no basta con suministrar nicotina por una vía diferente, combatiendo las dependencias social, conductual y gestual, sino también con menor velocidad de absorción, lo que se consigue con las diferentes formas de TSN, suministrando nicotina en cantidad suficiente para obtener unos niveles medios de nicotinemia entre los 7-10 ng/ml, cantidad mínima necesaria para producir una disminución de los síntomas del síndrome de abstinencia en el fumador que está en cesación, pero en cantidad insuficiente como para facilitar el desarrollo de dependencia, ya que los receptores no se van sustituyendo por otros nuevos, sino que se van extinguiendo (37,38, 39) (Fig. 3).
Este proceso se consigue mediante pautas decrecientes, en un mínimo de 3 meses, ajustándolas a las características del fumador.
La mayor efectividad de la TSN combinada se explica por la adaptación al patrón de fumador del paciente y, por tanto, se garantiza la adhesión al tratamiento y el éxito final.
El fumador inhala tabaco y la nicotina accede al organismo en elevados picos, como se ha comentado. Con la TSN combinada se suministran parches de nicotina, que la liberarán de forma gradual, y se añade una forma oral, la que mejor se adapte a las características del paciente, en los momentos en que fumaba con mayor pulsión, con lo que se creará un patrón de absorción parecido al que tenía cuando fumaba, pero sin llegar a estimular la producción de nuevos receptores y, por tanto, el mantenimiento de la dependencia.
El control del síndrome de abstinencia tranquilizará al paciente, y le permitirá llevar a cabo las medidas distractoras, de cambio de rutinas, y las recomendaciones adaptadas que se le habrán sugerido en la parte del tratamiento cognitivo-conductual.
Los parches de 16h serán de elección en fumadores diurnos, eligiendo los de 24h para personas que se levantan por la noche a fumar, que tienen turnos de trabajo cambiantes, incluyendo el nocturno, y en el caso de pacientes fumadores hospitalizados. En cuanto a las formas orales, habrá que considerar las preferencias del paciente, problemas de masticación, la forma en que fumaba, posible contraindicación del uso de espráis, etc., y en los seguimientos se podrá proceder a cambiar de forma, si se valora como necesario (35).
8.1.2.TSN en embarazo y lactancia materna
En cuanto a la utilización durante el embarazo, siendo necesarios más estudios y con mayor nivel de evidencia, se considera la TSN segura y de elección si no es suficiente el tratamiento cognitivo conductual, y evidentemente mucho mejor que fumar (33,40), confirmándolo una muy reciente revisión Cochrane al respecto (41).
En cuanto a la lactancia, se considera de riesgo muy bajo y, en todo caso, se recomiendan los comprimidos, tras amamantar, y evitando las dos horas previas a las tomas (42).
8.1.3. TSN en adolescentes y en grandes fumadores
Se ha comprobado la seguridad y efectividad de la TSN combinada en adolescentes junto con la intervención cognitivo-conductual (43), y también en el caso de fumadores ligeros, de menos de 10 cigarrillos/día, como suele ocurrir precisamente en esta franja de edad (44).
En España no se dispone de presentaciones de parches de 25 mg, como sí en otros países, para grandes fumadores. Las pautas de 25 mg o más están contempladas en la citada revisión Cochrane, de 2019 (33).
8.2. Vareniclina
Desarrollada por el laboratorio farmacéutico Pfizer y comercializada con el nombre de Champix® desde el año 2006, ha sido un fármaco ampliamente utilizado en cesación tabáquica, por su seguridad y efectividad, y financiado por el Sistema Nacional de Salud desde enero de 2020, hasta que en julio de 2021 se retiraron del mercado determinados lotes por detectarse niveles de n-nitroso-vareniclina por encima del límite aprobado por la FDA americana. En septiembre del mismo año, el laboratorio decidió retirar todos los lotes del mercado y suspender la fabricación. Por otra parte, en noviembre de 2021 ha caducado su patente.
8.2.1. Mecanismo de acción. Receptores implicados
El cerebro de los mamíferos expresa múltiples subtipos de receptores nicotínicos de acetilcolina, y entre los 20 conocidos, los alfa 4 beta 2 son ampliamente mayoritarios, en un 90%, y junto con los alfa 6 beta 2, son los que presentan una mayor afinidad por la nicotina. Ambos subtipos modulan la liberación de dopamina de las neuronas dopaminérgicas de la vía mesoaccumbens, que se considera esencial para la recompensa y la adicción (45).
Tres efectos farmacológicos parecen ser factores clave subyacentes a la eficacia para dejar de fumar: el grado de activación de los a6b2, la desensibilización de los a4b2 y a6b2 (actividad agonista) y la reducción de la ocupación de nicotina en los α4β2 y α6β2 (actividad antagonista). Ninguna actividad individual es dominante, y el nivel de eficacia para dejar de fumar depende del perfil de estas actividades logrado en dosis clínicas. Si bien la actividad agonista adecuada por sí sola es suficiente para un efecto clínico, como sucede con la TSN (46) (Fig. 4).
Vareniclina resulta ser agonista parcial de estos receptores alfa 4 beta 2, estimulando la actividad mediada por ellos, pero a nivel inferior al que produce la nicotina, por tanto insuficiente para la estimulación de la aparición de nuevos receptores, como ocurre al fumar, pero suficiente para aliviar el síndrome de abstinencia nicotínica. En presencia de nicotina se comporta como antagonista de la misma, con lo que se disminuye la liberación de diversos neurotransmisores como noradrenalina y sobre todo dopamina en el sistema de recompensa del núcleo accumbens, bloqueando la reacción placentera que el sujeto experimenta al fumar, de forma que una recaída puntual durante el tratamiento, tan frecuente, no producirá efecto placentero en el fumador (47).
Vareniclina es un fármaco bien tolerado, y sus efectos secundarios principales se compensan mediante un adecuado manejo. Náuseas y vómitos, administrándolo junto con las comidas, y el insomnio, evitando una toma nocturna. Idealmente, se recomienda que la primera toma se realice con el desayuno y la segunda con una comida lo más tarde posible, para mantener un intervalo horario correcto.
El tratamiento debe durar un mínimo de 12 semanas.
El estudio EAGLES despejó cualquier duda en cuanto a su utilización en pacientes psiquiátricos estables (48), y exceptuando niños, adolescentes, embarazo y lactancia (para los que no hay estudios), puede utilizarse en cualquier situación especial o comorbilidad (35).
Vareniclina es un derivado sintético de la citisina, alcaloide natural de la planta Cytisus Laburnum.
8.3. Citisina
En este contexto de pocas opciones terapéuticas farmacológicas disponibles, se comercializa en España, en noviembre de 2021, la citisina, con el nombre comercial de Todacitan®, por el laboratorio polaco Aflofarm.
Este alcaloide fue descubierto en 1818, aislado por primera vez en 1865, y sus acciones fueron documentadas como “cualitativamente indistinguibles de las de la nicotina” en 1912. Los soldados alemanes y rusos lo fumaban como un sustituto del tabaco accesible y barato durante la segunda guerra mundial, y se lanzó al mercado en Bulgaria en 1964 bajo la marca Tabex® (49).
Así pues, desde hace casi 60 años se utiliza en algunos países de Europa Central y del Este, y en algunos de Asia Central.
Pero en los países occidentales, es en los últimos 10 años que empiezan a aparecer estudios y metaanálisis que valoran su eficacia y seguridad (50).
La eficacia clínica frente a placebo, ya demostrada por West en 2011 (51), se confirma en diferentes metaanálisis publicados en los años 2013, 2016 y 2019 (52,53,54).
Para constatar la eficacia comparativa frente a los otros fármacos de elección, se dispone de un solo estudio frente a TSN (55) y dos frente a vareniclina (56,57).
Tiene una fórmula química similar a la nicotina, comportándose como un agonista parcial selectivo de los receptores alfa4 beta2, en ausencia de nicotina, y como antagonista en su presencia, de forma parecida a su derivado vareniclina (46).
La posología es intensiva al principio, aunque el tratamiento dura sólo 25 días, y los efectos secundarios reportados durante tantos años de uso son mayoritariamente leves, aunque no se dispone de estudios de calidad al respecto.
La citisina se ha asociado con tasas inferiores de cefalea y náuseas que la vareniclina (53). Un reciente estudio confirma que citisina es un agonista muy débil de los receptores 5-HT3A, siendo vareniclina un agonista potente y completo de dicho receptor, precisamente el que bloquean selectivamente fármacos antieméticos como ondansetron. Ello lleva a que citisina ocasione náuseas y vómitos con mucha menor frecuencia que vareniclina (58).
Presenta la misma frecuencia que ésta frente a los trastornos del sueño, y se deben vigilar especialmente posibles efectos cardiovasculares como taquicardia o hipertensión.
Y, finalmente, una importante diferencia con vareniclina es su excreción urinaria: citisina se excreta inalterada por orina en un 64%, frente a un 94% en el caso de la vareniclina, lo que podría dar lugar a interacciones, siendo de relevancia la descrita con los fármacos antituberculosos (59).
9. CONCLUSIONES
- Se debe profundizar en las medidas de prevención que permitan luchar eficazmente contra el tabaquismo y la influencia de la industria tabacalera en nuestros jóvenes, así como en la investigación de nuevos tratamientos y la optimización en el manejo de los que se dispone actualmente.
- Es necesario estimular la formación del farmacéutico comunitario en tabaquismo y el desarrollo de servicios de tabaquismo en farmacia comunitaria operativos y eficaces, en colaboración con otros profesionales sanitarios, en el marco de la Atención Primaria de Salud.
- El tratamiento del tabaquismo debe llegar a todos los pacientes, pequeños y grandes fumadores, y ser posible la financiación por el Sistema Nacional de Salud de todos los tratamientos que son efectivos y seguros según la evidencia científica.
10. REFERENCIAS
- The World Health Organization. The International Statistical Classification of Diseases and Related Health Problems. 10th Revision. WHO: Geneva; 2010. Disponible en: https://www.who.int/classifications/icd/ICD10Volume2_en_2010.pdf
- Jiménez-Ruiz CA, Fagerström KO. El tabaquismo como enfermedad crónica. Visión global. En: Jiménez-Ruiz CA, Fagerström KO, editores. Tratado de Tabaquismo. 3ª ed. Madrid: Grupo Aula Médica, S.L.; 2011. p.3. Disponible en: https://www.infodrogas.org/files/Tratado_de_Tabaquismo.pdf
- Observatorio Español de las Drogas y las Adicciones. Delegación del Gobierno para el Plan Nacional sobre Drogas. Secretaría de Estado de Servicios Sociales. Ministerio de Sanidad, Consumo y Bienestar Social. Encuesta sobre Uso de Drogas en Enseñanzas Secundarias en España (ESTUDES) 1995-2019/2020 [Internet]. 2021 [Consultado el 13/03/2022]. Disponible en: https://pnsd.sanidad.gob.es/en/profesionales/sistemasInformacion/sistemaInformacion/pdf/2019-20_Informe_EDADES.pdf
- Villalbí JR, Suelves JM, Martínez C, Valver de A, Cabezas C, Fernández E. El control del tabaquismo en España: situación actual y prioridades. Rev Esp Salud Pública. 2019;93: 15 de julio e2019070
- Dare S, Mackay DF, Pell JP. Relationship between smoking and obesity: a cross-sectional study of 499,504 middle-aged adults in the UK general population [published correction appears in PLoS One. 2017; 12(2):e0172076]. PLoS One. 2015;10(4):e0123579. doi:10.1371/journal.pone.0123579
- Carreras-Torres R, Johansson M, Haycock PC, Relton C L, Davey-Smith G, Brennan P, et al. Role of obesity in smoking behavior: Mendelian randomization study in UK Biobank. BMJ. 2018; 361:k1767. doi: https://doi.org/10.1136/bmj.k1767
- Joehanes R, Just AC, Marioni RE, Pilling LC, Reynolds LM, Mandaviya PR, et al. Epigenetic Signatures of Cigarette Smoking. Circ Cardiovasc Genet. 2016; 9 (5) : 436 – 47. doi: 10.1161/ CIRCGENETICS.116. 001506
- Wain LV, Shrine N, Miller S, Jackson VE, Ntalla I, Soler M, et al. Novel insights into the genetics of smoking behaviour, lung function, and chronic obstructive pulmonary disease (UK BiLEVE): a genetic association study in UK Biobank. Lancet Respir Med. 2015; 3(10):769-81. doi: 10.1016/S2213-2600(15)00283-0
- Erzurumluoglu A M, Liu M, Jackson VE, et.al. Meta-analysis of up to 622,409 individuals identifies 40 novel smoking behaviour associated genetic loci. Mol Psychiatry. 2019; 24(1):1-18. doi:10.1038/s41380-018-0313-0
- Harvey J, Chadi N, Canadian Paediatric Society. Preventing smoking in children and adolescents: Recommendations for practice and policy. Paediatr Child Health. 2016; 21(4):209-214. doi: 10.1093/pch/21.4.209
- U.S. Department of Human and Health Services. National Institute of health (NIH). National Institute on Drog Abuse (NIDA). 2002 Apr; 11-4342(S). Actualizado 2010 Apr. El tabaquismo y los adolescentes [Internet]. 2010 [Consultado el 22/03/2022]. Disponible en: https://www.drugabuse.gov/es/publicaciones/serie-de-reportes/adiccion-al tabaco/el-tabaquismo-y-los-adolescentes
- Bourassa KJ, Moffitt TE, Ambler A, Hariri AR, Harrington H, Houts RM, Ireland D, Knodt A, Poulton R, Ramrakha S, Caspi A. Association of Treatable Health Conditions During Adolescence With Accelerated Aging at Midlife. JAMA Pediatr. 2022 Feb 21:e216417. doi: 10.1001/jamapediatrics.2021.6417.
- Fa-Binefa M, Clará A, Pérez-Fernández S, Grau M, Dégano IR, Marti-Lluch R, et al. Early smoking-onset age and risk of cardiovascular disease and mortality. Prev Med. 2019; 124:17-22. doi.org/10.1016/j.ypmed.2019.04.022
- Eisenberg ME, Olson RE, Neumark-Sztainer D, Story M, Bearinger LH. Correlations Between Family Meals and Psychosocial Well-being Among Adolescents. Arch Pediatr Adolesc Med. 2004;158(8):792–796. doi:10.1001/archpedi.158.8.792
- Aguiló MC, López AA. Adolescentes y tabaco. Propuesta de intervención. [Premio a mejor comunicación oral]. En: XVII Jornadas SEDET. 27, 28 y 29 de septiembre de 2018, Valencia.
- Aguiló Juanola MC. Tabaquismo: aspectos novedosos para su abordaje y revisión actualizada de conceptos. Pharm Care Esp. 2020;22(5): 353-366.
- De Granda-Orive JI, Jiménez-Ruiz CA, Solano-Reina S. World Health Organization Positioning. The Impact of Tobacco in the Environement: Cultivation, Curing, Manufacturing, Transport, and Third and Fourth-hand Smoking. [published online ahead of print, 2017 Nov 1]. Arch Bronconeumol. 2017; S0300-2896(17)30294-6. doi:10.1016/j.arbres.2017.09.003
- Hang B, Snijders AM, Huang Y, Schick SF, Wang P, Xia Y, et al. Early exposure to thirdhand cigarette smoke affects body mass and the development of immunity in mice. Sci Rep. 2017; 7:41915.[Published online 2017 Feb 3]. doi: 10.1038/srep41915
- De Granda-Orive JI, López-Yepes L, Girón-Matute W, Granda-Beltrán AM, SolanoReina S, Jiménez-Ruiz CA, et al. Contaminación medioambiental por colillas del tabaco: el tabaco de cuarta mano. Prev Tab. 2016; 18:25-31
- Schane RE, Ling PM, Glantz SA. Health Effects of Light and Intermittent Smoking: a review. Circulation. 2010; 121(13):1518-1522. doi/10.1161/CIRCULATIONAHA.109.904235
- Bjartveit K, TverdaA. Health consequences of smoking 1–4 cigarettes per day. Tob Control. 2005;14:315-320. Disponible en: https://www.ncbi.nlm.nih.gov/pmc/articles/PMC1748107/
- Inoue-Choi M, Liao LM, Reyes-Guzmán C, Hartge P, Caporaso N, Freedman ND. Association of Long-term, Low-Intensity Smoking With All-Cause and Cause-Specific Mortality in the National Institutes of Health-AARP and Health Study. JAMA Intern Med.2017;177(1):87-95.
- Hackshaw A, Morris JK, Boniface S, Tang JL, Milenkovic D. Low cigarette consumption and risk of coronary heart disease and stroke: meta-analysis of 141 cohort studies in 55 study reports. BMJ. 2018;24(1):360:j5855.
- Oelsner EC, Balte PP, Bhatt SP, Cassano PA, Couper D, Folsom AR, et al. Lung function decline in former smokers and low-intensity current smokers: a secondary data analysis of the NHLBI Pooled Cohorts Study. Lancet Respir Med. 2020;8(1):34- 44. https://doi.org/10.1016/S2213-2600(19)30276-0
- Gaztelurrutia L, Gómez JC, Aguiló MC, Ríos J, Sicilia PL, Satué E, et al. Rol del farmacéutico comunitario como agente de salud en la cesación tabáquica. Sociedad Española de Farmacia Familiar y Comunitaria. Ed XXX Madrid, 2020
- Govern de les Illes Balears. Conselleria de Salut i Consum. Direcció General de Salut Pública i Participació. Tabaquisme de les Illes Balears. [Internet]. 2022 [Consultado el 13/05/2022]. Disponible en: https://www.caib.es/sites/tabaquisme/ca/portada-86826/?campa=yes
- Aguiló Juanola, MC. Introducción a la calidad en farmacia comunitaria (II): la zona de atención personalizada (ZAP). Pharm Care Esp 2007; 9(2):91-96
- Aguiló Juanola MC, Serantes García L. Guía de actuación farmacéutica. La Terapia Sustitutiva con Nicotina (TSN). Madrid: IMC-SEFAC;2021
- Aguiló MC. Actualización en el abordaje del tabaquismo. Interacciones del tabaco con los tratamientos farmacológicos. Medicina Balear. 2018; 33(3):35-40. doi: 10.3306/MEDICINABALEAR.33.03.35
- Gaztelurrutia L, Aguiló MC, Casasola M, De Simón R, Díaz-Maroto JL, Pérez V. Expertos sanitarios de distintos ámbitos de la atención primaria redactan un decálogo de consenso para el abordaje multidisciplinar del tabaquismo [Internet]. 2019 [Consultado el 24/03/2022]. Disponible en: https://www.sefac.org/notas-de-prensa/decalogo-para el-abordaje-multidisciplinar-del-tabaquismo
- Fiore MC, Jaén CR, Baker TB, et al. Treating Tobacco Use and Dependence: 2008 Update. Clinical Practice Guideline. Rockville, MD: U.S. Department of Health and Human Services. Public Health Service. May 2008. Traducción al español: Guía de tratamiento del tabaquismo. Jiménez Ruiz CA, Jaén CR (Coordinadores de la traducción). Sociedad Española de Neumología y Cirugía Torácica. SEPAR. Mayo 2010.
- Hughes JR. An updated algorithm for choosing among smoking cessation treatments. Journal of Substance Abuse Treatment 2013;(45):215–221
- Lindson N, Chepkin SC, Ye W, Fanshawe TR, Bullen C, Hartmann‐Boyce J. Different doses, durations and modes of delivery of nicotine replacement therapy for smoking cessation. Cochrane Database Syst Rev. 2019;(4):CD013308.
- Jiménez Ruíz CA, Riesco Miranda JA, de Granda Orive JI, Solano Reina S, Signes-Costa J, Díaz-Maroto Muñoz JL, et al. Aportaciones del estudio Eagles y del Cats al tratamiento del tabaquismo. Algoritmo para el tratamiento del tabaquismo. En: Tratado de Tabaquismo (4ª edición) [Internet]. Jiménez-Ruiz CA, Fagerström KO (eds). EiOSalud 2021. Disponible en: http//tratadodetabaquismo.com/
- López-González AA, Gayá M (coords.). Guía de intervención individual para el tratamiento del tabaquismo. Palma: Direcció General de Salut Pública i Participació. Conselleria de Salut, Govern de les Illes Balears. 2017.
- Hartmann-Boyce J, Chepkin SC, Ye W, Bullen C, Lancaster T. Nicotine replacement therapy versus control for smoking cessation (Review). Cochrane Database Syst Rev. 2018;(5): CD000146. DOI: 10.1002/14651858.
- Ayesta FJ, Martín F. PIUFET 3.0. Tema B27. Terapia sustitutiva con nicotina (TSN). En: Programa Interuniversitario de Formación de Especialistas en Tabaquismo. Universidad de Cantabria. Santander; 2018.
- Jiménez-Ruiz, CA. Tratamiento Farmacológico para ayudar a dejar de fumar. En: Curso Diagnóstico y Tratamiento del Tabaquismo. Madrid: Pharma Academy Johnson & Johnson; 2012.
- Nicotina sin tabaco. Reducción de los daños del tabaco. Informe del Grupo Consultivo sobre Tabaco del Royal College of Physicians de Londres. Abril 2016. Disponible en: https://www.anesvap.es/docs/RCP-key-chapters-Spanish-Sept-2016-1.pdf
- Callejas FJ, Cruz J, Tornero AI. Abordaje del tabaquismo en situaciones especiales. En: De Higes EB, Perera L (coords.). Manejo diagnóstico y tratamiento del tabaquismo en la práctica clínica diaria. Manual SEPAR de procedimientos nº 32. Madrid: RESPIRA-Fundación Española del Pulmón-SEPAR Editores; 2015:76-86. [Consultado el 13/04/2022]. Disponible en: https://www.sogapar.info/wp-content/ uploads/2016/12/12-Diagnostico-y-tratamiento-tabaquismo-SEPAR.pdf.
- Claire R, Chamberlain C, Davey MA, Cooper SE, Berlin I, Leonardi-Bee J, et al. Pharmacological interventions for promoting smoking cessation during pregnancy. Cochrane Database Syst Rev. 2020;3(3):CD010078.
- Callejas FJ, Cruz J, Tornero AI. Abordaje del tabaquismo en situaciones especiales. En: De Higes EB, Perera L (coords.). Manejo diagnóstico y tratamiento del tabaquismo en la práctica clínica diaria. Manual SEPAR de procedimientos nº 32. Madrid: RESPIRA-Fundación Española del Pulmón-SEPAR Editores; 2015:76-86. [Consultado el 18/04/2022]. Disponible en: https://www.sogapar.info/wp-content/ uploads/2016/12/12-Diagnostico-y-tratamiento-tabaquismo-SEPAR.pdf.
- Moolchan ET, Robinson ML, Ernst M, Cadet JL, Pickworth WB, Heishman SJ, et al. Safety and efficacy of the nicotine patch and gum for the treatment of adolescent tobacco addiction. Pediatrics. 2005; 115(4):e407‐e414. doi:10.1542/peds.2004-1894
- Krupski L, Cummings KM, Hyland A, Carlin-Menter S, Toll BA, Mahoney MC. Nicotine replacement therapy distribution to light daily smokers calling a quitline. Nicotine Tob Res. 2013;15(9):1572-1577. doi:10.1093/ntr/ntt021
- Grady SR, Drenan RM, Breining SR, Yohannes D, Wageman CR, Fedorov NB, McKinney S, Whiteaker P, Bencherif M, Lester HA, Marks MJ. Structural differences determine the relative selectivity of nicotinic compounds for native alpha 4 beta 2*-, alpha 6 beta 2*-, alpha 3 beta 4*- and alpha 7-nicotine acetylcholine receptors. Neuropharmacology. 2010 Jun;58(7):1054-66. doi: 10.1016/j.neuropharm.2010.01.013.
- Rollema H, Hurst RS. The contribution of agonist and antagonist activities of a4b2* nAChR ligands to smoking cessation efficacy: a quantitative analysis of literature data. Psychopharmacology 2018 Sep;235(9):2479-2505. doi: 10.1007/s00213-018-4921-9.
- Honorato J. Tabaquismo y farmacología. Discurso de ingreso en la Reial Acadèmia de Farmàcia de Catalunya. Gráficas Castuera, Pamplona 2013.
- Anthenelli RM, Benowitz NL, West R, St Aubin L, McRae T, Lawrence D, et al. Neuropsychiatric safety and efficacy of varenicline, bupropion, and nicotine patch in smokers with a without psychiatric disorders (EAGLES): a double-blind, randomised, placebo-controlled clinical trial. Lancet. 2015;387(10037):2507-20
- Prochaska JJ, Das S, Benowitz NL. Cytisine, the world’s oldest smoking cessation aid. BMJ 2013; 347 :f5198 doi:10.1136/bmj.f5198
- Jiménez-Ruiz CA, Cicero Guerrero A, Cristóbal Fernández M, Villar Laguna C. Citisina: nuevo fármaco para dejar de fumar en España. Prev Tab. 2021; 23(2):58-64.
- West R, Zatonski W, Cedzynska M, Lewandowska D, Pazik J, Aveyard P, et al. Placebo-controlled trial of cytisine for smoking cessation. N Engl J Med. 2011; 365: 1193-200.
- Hajek P, McRobbie H, Myers K. Efficacy of cytisine in helping smokers quit: systematic review and meta-analysis. Thorax. 2013; 68: 1037-42.
- Cahill K, Lindson-Hawley N, Thomas KH, Fanshawe TR, Lancaster T. Nicotine receptor partial agonists for smoking cessation. Cochrane Database Syst Rev. 2016; (5): CD006103.
- Tutka P, Vinnikov D, Courtney RJ, Benowitz NL. Cytisine for nicotine addiction treatment: A review of pharmacology, therapeutics and an update of clinical trial evidence for smoking cessation. Addiction. 2019; 114: 1951-69.
- Walker N, Howe C, Glover M, McRobbie H, Barnes J, Nosa V, et al. Cytisine versus nicotine for smoking cessation. N Engl J Med. 2014; 371: 2353-62.
- Courtney RJ, McRobbie H, Tutka P, Weaver NA, Petrie D, Mendelsohn CP, et al. Effect of cytisine vs varenicline on smoking cessation a randomized clinical trial. JAMA. 2021; 326: 56-64.
- Walker N, Smith B, Barnes J, Verbiest M, Parag V, Pokhrel S, et al. Cytisine versus varenicline for smoking cessation in New Zealand indigenous Mãori: a randomized controlled trial. Addiction. 2019; 114: 344-52.
- Jiménez-Ruiz CA, R. De Simón Gutiérrez R, Signes-Costa Miñana J, Sellarés Torres J, Díaz-Maroto Muñoz JL, Riesco Miranda JA, et al. Protocolo asistencial clínico-psicológico para el tratamiento del tabaquismo con citisina. Prev Tab. 2021; 23(4):139-145.
- Ficha técnica de Todacitan® 1,5 mg. 2021. [Consultado el 13/04/2022]. Disponible en: https://cima.aemps.es/cima/pdfs/es/ft/83407/FT_83407.pdf