1. INTRODUCCIÓN
Los errores de medicación (EM) constituyen un problema de salud y han sido señalados como un tema prioritario dentro de la estrategia de seguridad del paciente, según lo indican algunos organismos de salud a nivel mundial entre ellos, The National Institute for Health and Care Excellence (NICE), Institute for Healthcare Improvement (IHI), Joint Commission on Accreditation of Healthcare Organizations (JCAHO) y World Health Organization (WHO) (1).
El Consejo Nacional de Coordinación de Informes y Prevención de Errores de Medicamentos (NCC MERP), define a los errores de medicación como: «cualquier incidente prevenible que pueda causar daño al paciente o dé lugar a una utilización inapropiada de los medicamentos, cuando éstos están bajo el control de los profesionales sanitarios o del paciente” (2).
Estos incidentes pueden estar relacionados con la práctica profesional, los procedimientos o los sistemas de prescripción, transcripción y dispensación, incluyendo fallos en la comunicación, preparación, etiquetado, envasado, distribución, administración, seguimiento y utilización del tratamiento farmacológico (3).
Es fundamental analizar los EM para conocer las causas y factores que han contribuido a su aparición, con el fin de documentar diversos aspectos que permitan mejorar la calidad de atención al paciente durante la estancia hospitalaria y fuera de ella. Para lo cual requieren ser clasificados en función del origen, gravedad de los posibles efectos adversos sobre el paciente y de las características del error durante la cadena terapéutica (4).
En el registro de los procesos realizados durante la cadena farmacoterapéutica es importante identificar los puntos críticos donde con mayor frecuencia se producen los EM, con el objetivo de establecer acciones preventivas y correctivas (4).
En Estados Unidos, los errores de medicación causan al menos una muerte diaria y daños en aproximadamente 1,3 millones de personas al año. Se calcula que los países de ingresos bajos y medios reportan un tasa de eventos adversos relacionados con la medicación, similar aquellos países con ingresos altos, sin embargo la tasa de mortalidad se incrementa aproximadamente el doble en países en vías de desarrollo (5).
En un estudio realizado en un hospital de Cuenca-Ecuador en el 2015, se encontró que una diferente dosis, vía y frecuencia de administración fue el error más recurrente, con un 84,6%, que se presentó al ingreso del paciente a la unidad de la salud; por su parte, durante la hospitalización y el alta, las prescripciones incompletas correspondieron al 40% y al 60,3% respectivamente, donde se identificaron 161 errores de conciliación y 42 discrepancias justificadas, resultando en promedio 1,87 discrepancias no justificadas por paciente (6).
De igual manera, en un hospital de Riobamba-Ecuador en 2015, se identificaron 80% de discrepancias en la medicación prescrita, con un 99% de aceptación de los médicos tratantes para la solución de las mismas; concluyendo que el 70% fueron discrepancias justificadas, un 20% por omisión de la medicación crónica del paciente seguido de un cambio en la dosis, vía o frecuencia y un 10% correspondió a medicamentos prescritos que no constaban en la lista del Cuadro Nacional de Medicamentos Básicos del Ecuador (CNMB) (7).
Las posibles discrepancias que ocurren entre, los medicamentos que se administra el paciente antes de ingresar a la unidad de salud y la prescripción que se le indica durante su hospitalización, constituyen en muchos casos duplicidad terapéutica entre las terapias farmacológicas, continuidad farmacológica innecesaria o contraindicada, la discontinuidad de la farmacoterapia de base (8).
En tal sentido el objetivo de esta investigación fue identificar errores de medicación en pacientes con enfermedades crónicas no transmisibles en un hospital de Tungurahua, Ecuador.
2. MATERIALES Y MÉTODOS
La investigación se fundamentó en la evaluación retrospectiva de las historias clínicas de pacientes con enfermedades crónicas no transmisibles (ECNT), que ingresaron a la unidad de salud de la provincia Tungurahua, considerada de segundo nivel según el modelo de atención integral de salud de Ecuador (9), en un período de tres meses; donde se analizaron la anamnesis al ingreso de los pacientes al servicio de emergencia y los tratamientos farmacológicos durante la estancia, traslados intra hospitalarios y el alta; lo que permitió identificar y correlacionar los errores de medicación encontrados como discrepancias o errores de conciliación. Las historias clínicas consideradas para el estudio fueron las correspondientes a pacientes adultos con enfermedades crónicas no transmisibles, como diabetes, hipertensión arterial, problemas cardiacos, artritis y epilepsia, y que tenían prescripción farmacológica para la patología de base. Además, se consideró el tiempo de hospitalización el cual debía superar las 24 horas. Fueron excluidas las historias clínicas de pacientes que tenían alguna enfermedad crónica de base, pero indicaban no tener tratamiento farmacológico para la misma. Los resultados obtenidos se analizaron aplicando Excel vs 2010, SPSS vs 20, SPAD vs 56, los dos últimos programas en versión trial.
3. RESULTADOS Y DISCUSIÓN
Durante los tres meses correspondientes al período de estudio, se analizaron 154 historias clínicas de pacientes con enfermedades crónicas no transmisibles (ECNT). Así se obtuvo que las historias pertenecían al género femenino en un 68,1 % mientras que al masculino en un 31,9 %. Se determinó que la edad de los pacientes se encontraba comprendida entre 20 y 39 años (19,5 %), entre 40 y 59 años (36,4 %) y mayores de 60 años (44,1 %). La Organización Mundial de la Salud, considera a una persona como adulto mayor a partir de los 60 años de edad (10), sin embargo, en los datos obtenidos un importante porcentaje (55,9 %) de los pacientes con ECNT tienen edades inferiores, no superando la edad laboral productiva en Ecuador, que se ubica en los 64 años de edad, según la Secretaria Nacional de Planificación y Desarrollo (11).
Para identificar los errores de medicación en las historias clínicas de los pacientes con ECNT se cuantificó la prevalencia de cada una de ellas, cuyos resultados se reflejan en la tabla 1.
Tabla 1.- Prevalencia de Enfermedades Crónicas No Transmisibles
Las principales enfermedades crónicas de base que se encontraron forman parte de las estadísticas de morbimortalidad, que según el Instituto Nacional de Estadísticas y Censos (INEC) de Ecuador afectan a la provincia de Tungurahua, siendo la principal causa de muerte, la influenza y neumonía, ubicando a las enfermedades hipertensivas, respiratorias inferiores crónicas en un segundo lugar y las enfermedades cardiacas y diabetes en tercer lugar (12).
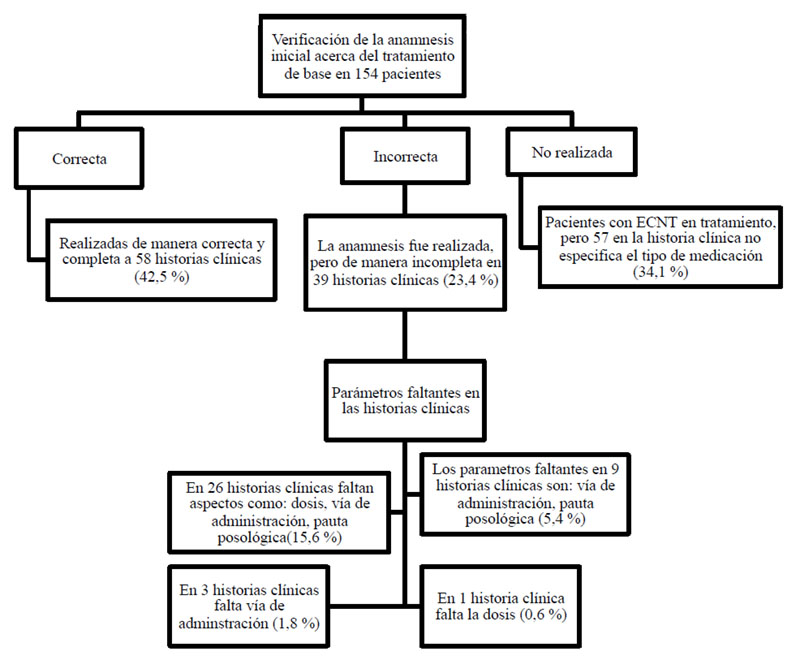
Se revisó la anamnesis inicial registrada en las historias clínicas de los pacientes con ECNT, objeto de estudio, encontrándose que, en 57 (34,1 %) de 154 historias analizadas no existía anamnesis, siendo realizadas de manera correcta en 58 (42,5 %) y de manera incorrecta en 39(23,4 %), tal como se muestra en la figura 1.
Figura 1. Análisis de las anamnesis registradas en las historias clínicas estudiadas
La Comisión Conjunta de Acreditación de Organizaciones de Salud (JCAHO), señala la necesidad de realizar una correcta y completa anamnesis farmacológica en los establecimientos de salud y estima que, para cumplir con esta necesidad dentro de la historia clínica debe constar la enfermedad y tratamiento de base, situación por la que ingresa el paciente, la nueva medicación prescrita, concentración, forma farmacéutica, dosis, vía de administración, pauta posológica de ambos tratamientos y acciones que concluyan el diagnóstico (13).
Los servicios de emergencia en las unidades de salud del país se caracterizan por ser, en general, una de las áreas más concurridas y caóticas, en el que existe una alta demanda de pacientes, donde se administra una importante cantidad de medicamentos y la comunicación del profesional de salud con el paciente se torna disminuida al momento de ingresar o atender a otro paciente, cuando éste no recuerda la medicación de casa o en otros casos cuando se encuentra inconsciente (14). De esta manera la posibilidad de que existan errores relacionados con los medicamentos aumenta en este nivel asistencial. Estas razones pueden ser la causa que justifica que el profesional de la salud no registre la información acerca del diagnóstico y los tratamientos farmacológicos prescritos y de las patologías de base, en la historia clínica de forma correcta o incompleta, dificultando de esta manera el seguimiento en la cadena farmacoterapéutica, sobre todo en los pacientes con ECNT durante la estancia hospitalaria (15).
Con el fin de identificar las discrepancias o errores de conciliación durante la estancia hospitalaria y el alta, a partir de esta fase del estudio se consideraron solo las historias clínicas de pacientes que permanecieron hospitalizados por un tiempo superior a las 24 horas, las cuales correspondieron a un total de 35 historias clínicas y que al ser evaluadas se encontraron en ellas, 327 discrepancias, cuyo análisis se detalla en la figura 2.
Figura 2: Análisis de las discrepancias encontradas en las historias clínicas -de pacientes que requirieron hospitalización por un período superior a 24 horas.
Así se encontraron que, de las 327 discrepancias, 218 se identificaron durante la estancia hospitalaria y 109 en el momento del alta de los pacientes, hallándose que la hipertensión arterial constituía en ambos casos la ECNT, con mayor número de discrepancias, seguida de la diabetes.
El equipo de salud debe poner énfasis en disminuir el número de discrepancias encontradas en estas enfermedades, debido a que la hipertensión arterial es la segunda causa de muerte, seguido de la diabetes, a nivel de Tungurahua (12). Para el resto de enfermedades se encontró un número menor de discrepancias, que no dejan de ser importantes ya que un mal manejo de los medicamentos puede conllevar a daños significativos en la salud del paciente, ya sea durante la hospitalización o el alta médica.
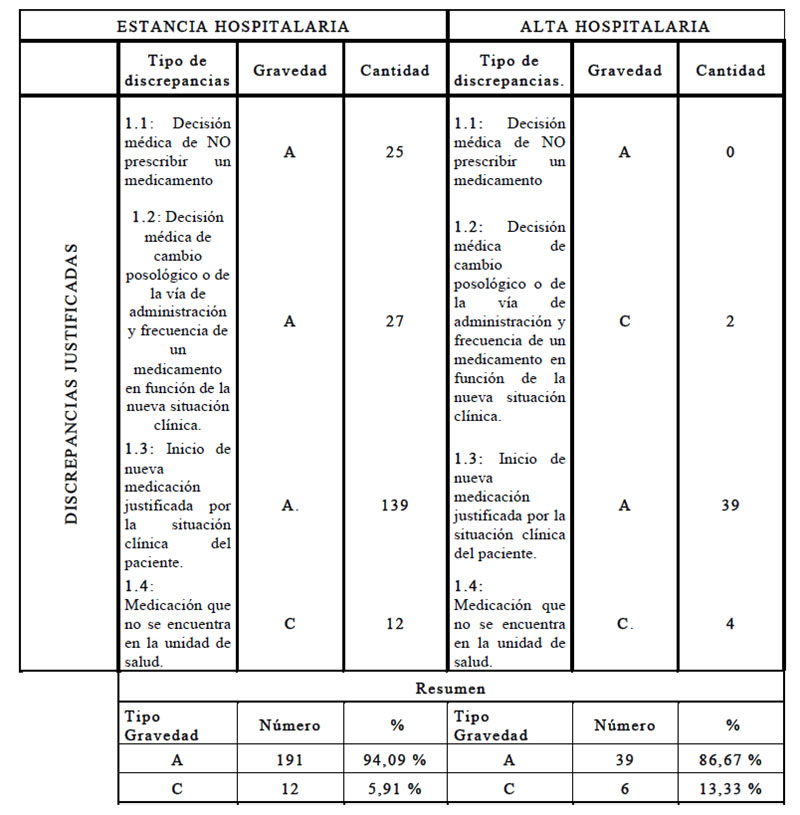
Las discrepancias encontradas fueron clasificadas según el consenso en terminología y clasificación de los programas de conciliación de la medicación elaborado por la Sociedad Española de Farmacia Hospitalaria (SEFH) (16), permitiendo determinar tipo y gravedad potencial en cada caso, tal como se indica en la tabla 2.
Tabla 2: Tipos de discrepancias justificadas y gravedad en historias clínicas de pacientes con ECNT, durante la estancia y alta hospitalaria
De las 248 discrepancias justificadas que fueron encontradas en el estudio, 203 se identificaron durante la estancia y 45 en el alta hospitalaria. Con respecto al tipo de gravedad de las discrepancias, se evidenciaron en mayor proporción durante la estancia como en el alta hospitalaria, discrepancias con gravedad tipo A, no existe error, pero es posible que se produzca, encontrándose 94,08 % y 86,66 %, respectivamente. Por lo anterior, se verificaron en las historias clínicas acciones como, el inicio de una nueva medicación, cambio posológico como de vía de administración y decisión médica de no prescribir un medicamento.
De igual manera, se encontraron en menor proporción en la estancia y alta hospitalaria, discrepancias con gravedad tipo C, error alcanza al paciente, pero no es probable que cause daño. Las discrepancias catalogadas como gravedad A son las más frecuentes, así en otros estudios realizados a nivel local superaban a las gravedades B, C y D, que también fueron identificadas en pacientes con ECNT (7).
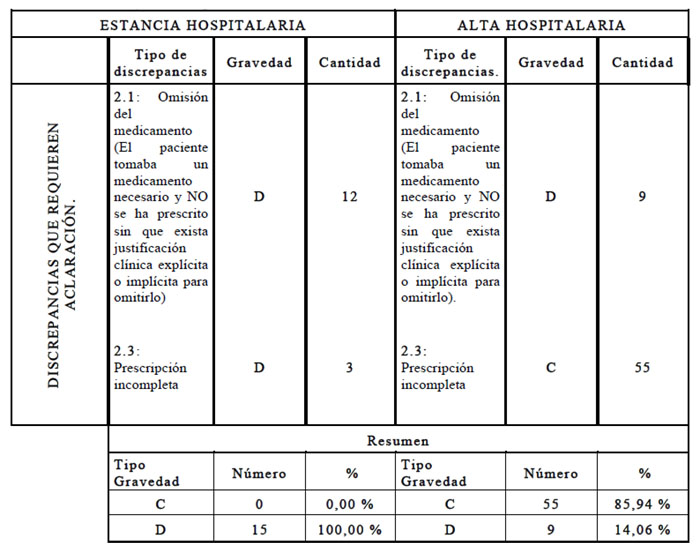
En la investigación se identificaron también 79 discrepancias que requirieron aclaración, correspondiendo a 15 durante la estancia y 64 al alta hospitalaria, tal como se observa en la tabla 3.
Tabla 3: Tipos de discrepancias que requirieron aclaración y gravedad en historias clínicas de pacientes con ECNT, durante la estancia y alta hospitalaria
Con respecto al tipo de gravedad de las discrepancias, se evidenciaron que durante la estancia hospitalaria, todas (100 %) correspondían a gravedad tipo D, error que alcanza al paciente y habría necesitado monitorización y/o intervención para evitar el daño ; mientras que en el alta hospitalaria, se encontraron en mayor proporción (85,93 %) discrepancias con gravedad tipo C, error que alcanza al paciente, pero no es probable que cause daño. Los tipos de discrepancias más relevantes al momento del alta fueron las prescripciones incompletas y la omisión de medicamentos. Resulta importante destacar que, estos errores no fueron identificados por los profesionales de salud, pues no se encontraron registros de justificación alguna, en las historias clínicas analizadas.,.
Determinar y analizar la tasa de discrepancias y errores de conciliación encontrados durante la estancia y alta hospitalaria, permite estimar la gravedad potencial que pueden causar los mismos, considerando que uno de los mayores impactos sobre la salud del paciente se produce cuando los errores continúan al alta, ya que podrían afectar a la efectividad del tratamiento, así como la seguridad del paciente (17).
4. CONCLUSIONES
La anamnesis inicial en las historias clínicas de pacientes con ECNT, resulta un aspecto fundamental que se perfila como una de las principales causas de posibles discrepancias al realizarse en forma incorrecta o al no realizarse, tal como se encontró en la investigación con un 23,4 % elaborada en forma incorrecta y en un 34,1 % no registrada.
La enfermedad crónica de base en la cual se presentó un mayor número de discrepancias durante la estancia y al momento del alta hospitalaria fue en la hipertensión arterial. Los pacientes con enfermedades crónicas de base son más vulnerables a los problemas relacionados con los medicamentos, por lo que una discrepancia en su terapia farmacológica impactaría en la efectividad y seguridad del tratamiento.
Fueron encontradas discrepancias justificadas y discrepancias que requirieron aclaración durante la estancia y alta hospitalaria, identificándose en las primeras una mayor prevalencia de gravedad tipo A, no existe error, pero es posible que se produzca; mientras que al momento del alta, las discrepancias de gravedad tipo D, error que alcanza al paciente y habría necesitado monitorización y/o intervención para evitar el daño, correspondieron a las de mayor presencia, estimándose una gravedad potencial al considerar el impacto que sobre la salud del paciente se produce, cuando los errores continúan al alta.
5. REFERENCIAS
- Manual de Norma de Reconciliación de Medicamentos, Hospital General Napoleón Dávila Córdova, Ministerio de Salud Pública, Ecuador.Disponible en: http://hospitalgeneralchone.gob.ec/wpcontent/uploads/2015/10/RECONCILIACI%C3%93N-DE-MEDICAMENTOS.pdf.
- What is a medication error?,National Coordinating Council for Medication Error Reporting and Prevention 2019. Disponible en: https://www.nccmerp.org/about-medication-errors.
- Sistema de Notificación y Aprendizaje de Errores de Medicación, Instituto para el uso seguro de los medicamentos, España. Disponible en: http://www.ismp-espana.org/estaticos/view/19.
- Errores de medicación, Farmacia Hospitalaria. Disponible en: https://webcache.googleusercontent.com/search?q=cache:a5M_6lLgEAAJ:https://www.sefh.es/bibliotecavirtual/fhtomo1/cap214.pdf+&cd=1&hl=es&ct=clnk&gl=ec.
- La OMS lanza una iniciativa mundial para reducir a la mitad los errores relacionados con la medicación en cinco años, WHO. Disponible en: https://www.who.int/es/news-room/detail/29-03-2017-who-launches-global-effort-to-halve-medicationrelated-errors-in-5-years.
- Yamunaqué H. y Siguencia S. Conciliación de medicamentos e identificación de los tipos de discrepancias al ingreso, durante la hospitalización y al alta en pacientes del área de ginecología del hospital Vicente Corral Moscoso. Cuenca, 2015, [Tesis en internet]. Cuenca: Universidad de Cuenca. 2015. Disponible en: http://dspace.ucuenca.edu.ec/jspui/bitstream/123456789/25422/1/TESIS.pdf.
- Arias L. y Pacheco L. Elaboración e implementación de guías de conciliación farmacoterapéutica en pacientes del área de medicina interna del hospital Provincial General Docente de Riobamba desde el mes de agosto–enero del 2015, [Tesis en internet]. Riobamba: Escuela Superior Politécnica de Chimborazo. 2015. Disponible en: http://dspace.espoch.edu.ec/handle/123456789/3950.
- Protocolo para Conciliación de Medicamentos, Protocolo de seguridad del paciente, Conciliacion de Medicamentos, Hospital Vicente Corral Moscoso, Ministerio de Salud Pública, Ecuador. Disponible en: http://hvcm.gob.ec/wpcontent/uploads/2015/03/PROTOCOLO-PARACONCILIACION-DE-MEDICAMENTOS.pdf.
- Manual del Modelo de Atención Integral de Salud – MAIS, Ministerio de Salud Pública, Ecuador. Disponible en: https://cursospaises.campusvirtualsp.org/pluginfile.php/50311/mod_resource/content/0/Modulo_2/manual_mais_2013_pg37_50.pdf.
- Envejecimiento y Salud, Datos y cifras, WHO. Disponible en: https://www.who.int/es/newsroom/fact-sheets/detail/envejecimiento-y-salud.
- Aumento de población en edad productiva es una oportunidad histórica para el disfrute del Buen Vivir, Secretaría Nacional de Planificación y Desarrollo, Ecuador. Disponible en: http://www.planificacion.gob.ec/aumento-depoblacion-en-edad-productiva-es-una-oportunidadhistorica-para-el-disfrute-del-buen-vivir/.
- Encuesta Nacional de Salud y Nutrición 2011 – 2013, Instituto Nacional Ecuatoriana de Estadísticas y Censos, (INEC), Ecuador. Disponible en: http://www.unicef.org/ecuador/esanut-2011-2013-2bis.pdf.
- Estándares para la acreditación de Hospitales de la Joint Commission International, JCAHO, EE.UU. Disponible en: https://www.osakidetza.euskadi.eus/contenidos/informacion/seguridad_paciente/es_def/adjuntos/2_Doc_referencia/JCI4aEdicionEstandaresHospitales2011.pdf.
- Herrada L, Jirón M, Martínez M. Farmacéutico Clínico en el Servicio de Urgencia, una Necesidad., Revista Médica Clínica Las Condes 2016; 27: 646-651.
- Calderón B, Oliver A, Tomás S, Baena M, García M, Juanes A, Calleja M, et al. Conciliación de los medicamentos en los servicios de urgencias., Emergencias 2013; 25: 204-217.
- Documento de consenso en terminología y clasificación en conciliación de la medicación, Grupo SEFH, Disponible en: https://www.sefh.es/bibliotecavirtual/conciliacion/Libro_consenso_terminologia_conciliacion.pdf
- Rentero L, Iniesta C, Urbieta E, Madrigal M, Pérez MD. Causas y factores asociados a los errores de conciliación en servicios médicos y quirúrgicos., Farm Hosp. 2014; 38(5): 398-404.